


TPLO – Operacja więzadła krzyżowego
Zabieg TPLO (Tibial Plateau Leveling Osteotomy) to operacja na tylnej kończynie, która pomaga psom z zerwanym więzadłem krzyżowym przednim CCL (cranial cruciate ligament) wrócić do zdrowia. Zerwanie więzadła krzyżowego przedniego CCL (u ludzi: ACL – anterior cruciate ligament ) zdarza się często podczas nagłych ruchów, takich jak gwałtowne zatrzymanie, skręt czy skok. Może do tego dojść podczas intensywnej aktywności fizycznej lub zabawy, szczególnie u psów aktywnych. Starsze psy lub te z nadwagą są również bardziej narażone, ponieważ ich więzadła mogą być osłabione poprzez zużycie lub dodatkowe obciążenie. Nagły, nienaturalny ruch kolana prowadzi do zbyt dużego napięcia na więzadle, co skutkuje jego zerwaniem.
Oto kilka objawów, występujących, niezależnie od gatunku zwierzęcia, które właściciele mogą zauważyć u swoich pupili, gdy dojdzie do zerwania więzadła krzyżowego przedniego:
- Kulawizna: Zwierzę zaczyna kuleć na jedną z kończyn, co jest najbardziej zauważalne podczas chodzenia lub biegu.
- Unikanie ruchu: Zwierzę staje się mniej aktywne, unika biegania, skakania i wspinania się.
- Obrzęk stawu: Staw kolanowy może być opuchnięty i bolesny przy dotyku, co może powodować dyskomfort u zwierzęcia.
- Zmiana pozycji siedzenia: Zwierzę może siedzieć w nietypowy sposób, często z wyciągniętą do przodu bolącą kończyną.
- Trudności z wstawaniem: Zwierzę może mieć trudności z wstawaniem, zwłaszcza po dłuższym odpoczynku lub śnie.
- Zmniejszona aktywność: Ogólna niechęć do ruchu i zmniejszona aktywność fizyczna mogą być zauważalne.
W przypadku zaobserwowania któregoś z tych objawów, właściciele powinni jak najszybciej skonsultować się z lekarzem weterynarii. Wczesna diagnoza i leczenie mogą znacząco poprawić komfort i zdrowie zwierzęcia. W naszej klinice konsultacje ortopedyczne prowadzą specjaliści: dr Paulina Kot i dr Paweł Adam Mucha.
Techniki osteotomii korekcyjnej piszczeli są obecnie najbardziej rozpowszechnionymi i najczęściej stosowanymi technikami operacyjnymi, ponieważ umożliwiają szybszy powrót zwierzęcia do zdrowia, z powrotem do funkcjonalności pooperacyjnej, ocenianym jako dobry do doskonałego u ponad 90% operowanych psów, a także zmniejszają rozwój choroby zwyrodnieniowej stawów w tej patologii. Zasada na której się opierają, polega na wykonaniu osteotomii korekcyjnej piszczeli w taki sposób, aby siły kompresji, które podczas chodzenia działają na więzadło krzyżowe przednie i nachylony plateau piszczeli, działały prostopadle do samego plateau piszczeli lub więzadła rzepki, czyniąc staw stabilnym i eliminując potrzebę „działania stabilizującego” więzadła krzyżowego przedniego.
Trzy najczęściej stosowane osteotomie korekcyjne to TPLO, CWO i TTA. wszystkie metody wykonujemy w naszej klinice!
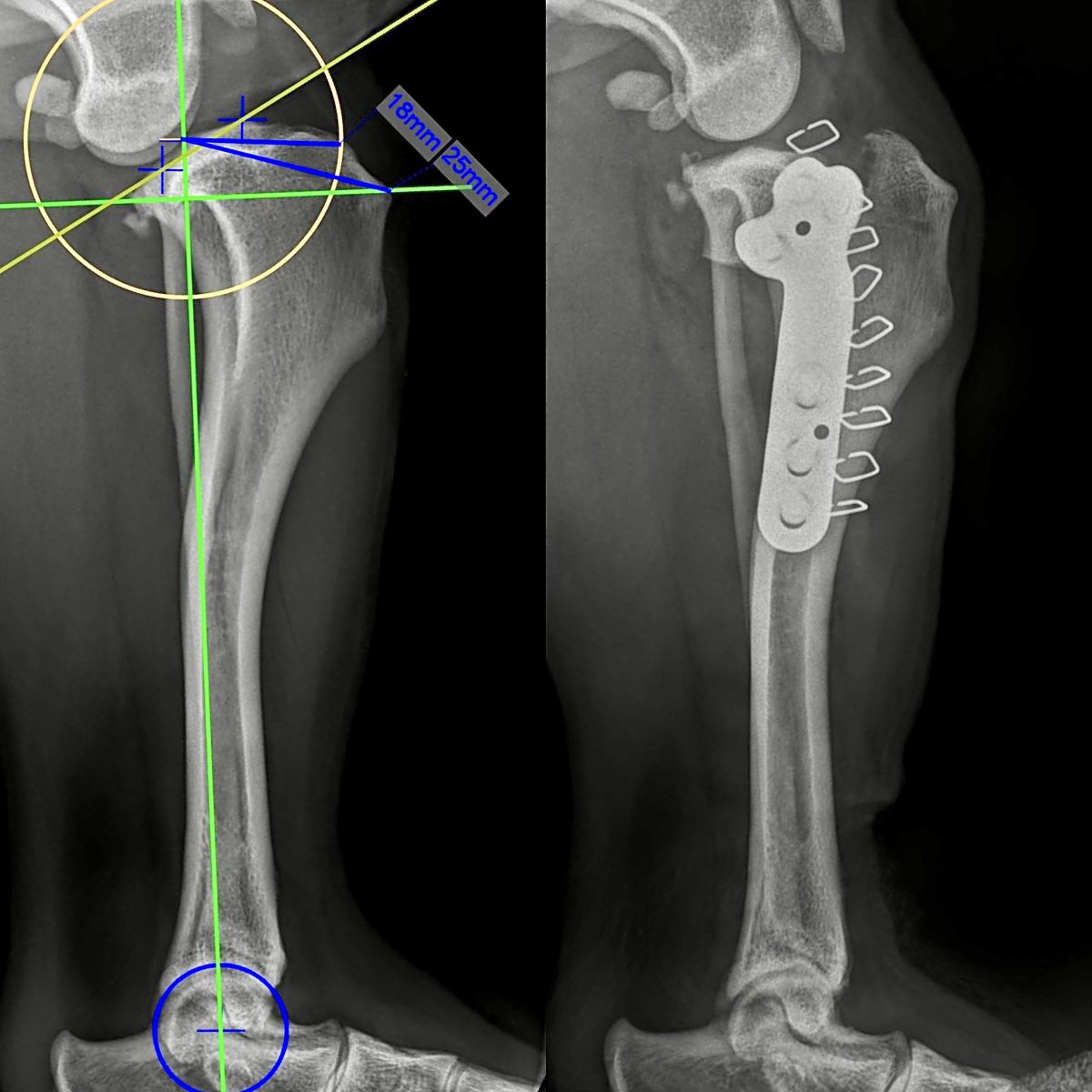
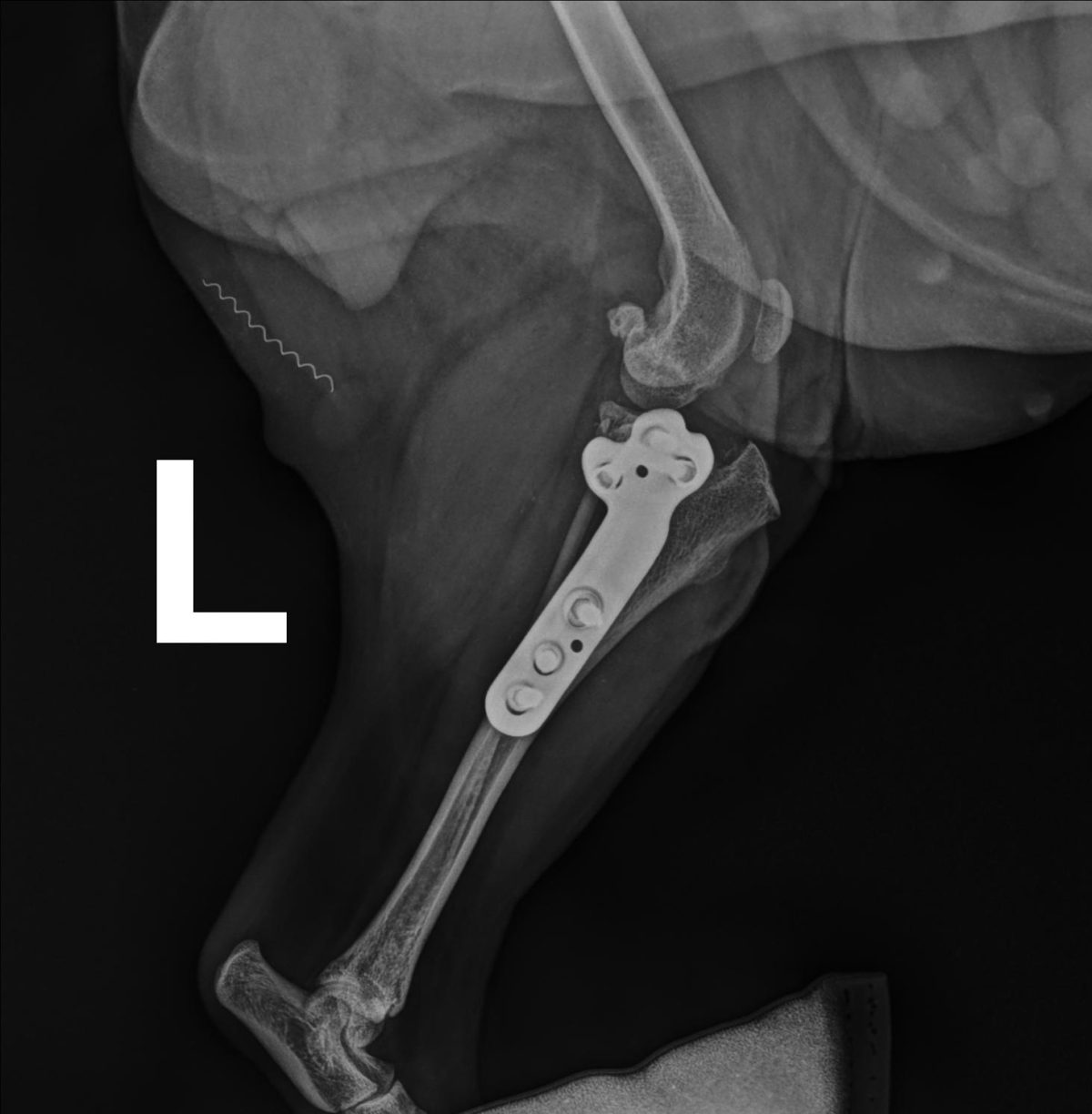
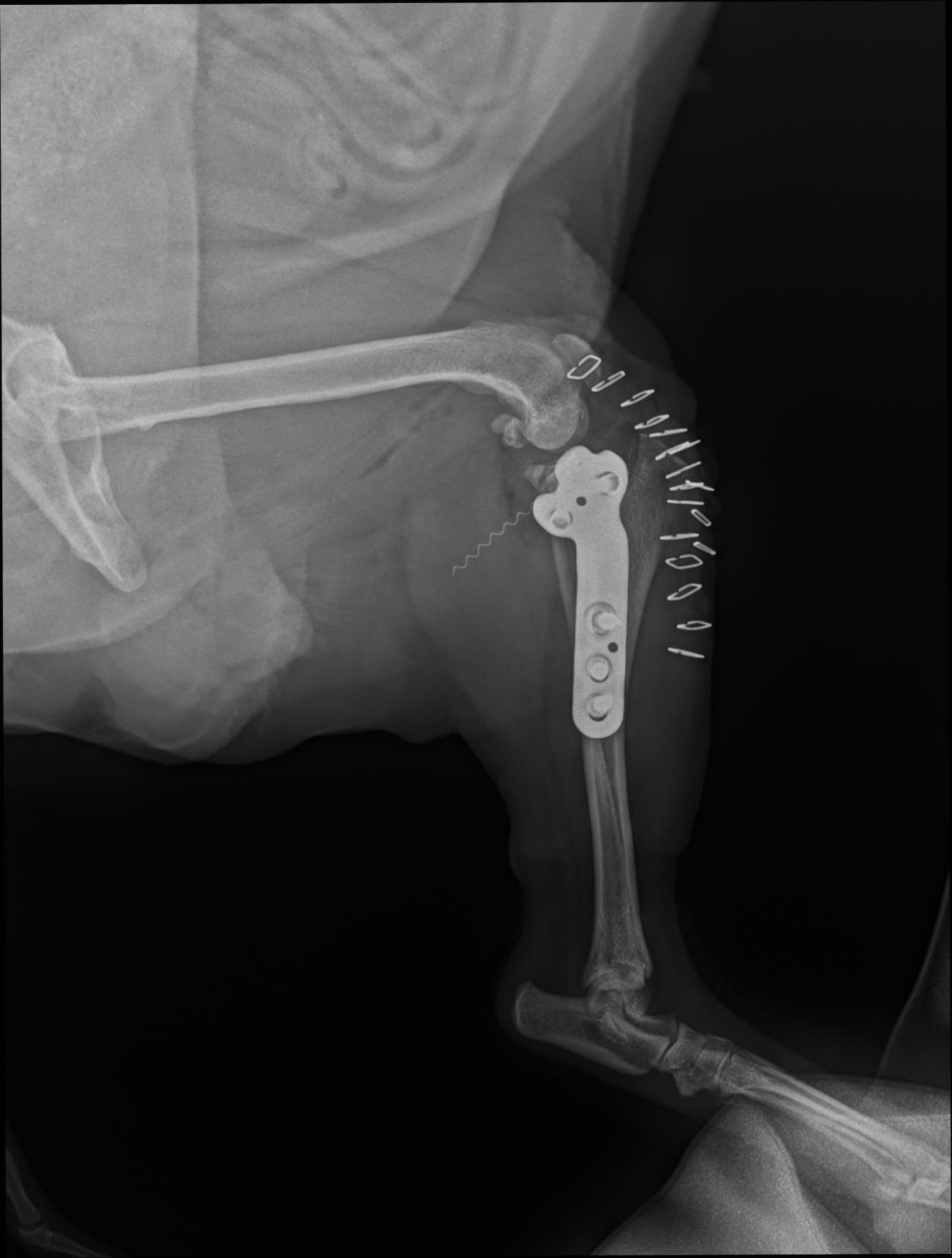
TPLO (Tibial Plateau Leveling Osteotomy) została po raz pierwszy opisana przez Amerykanina Slocuma w 1993 roku i polega na radialnej osteotomii bliższej części piszczeli i jej rotacji. Taka rotacja zmienia kąt nachylenia plateau piszczeli, co sprawia, że siły kompresji podczas chodzenia działają prostopadle do samego plateau piszczeli, stabilizując w ten sposób staw.
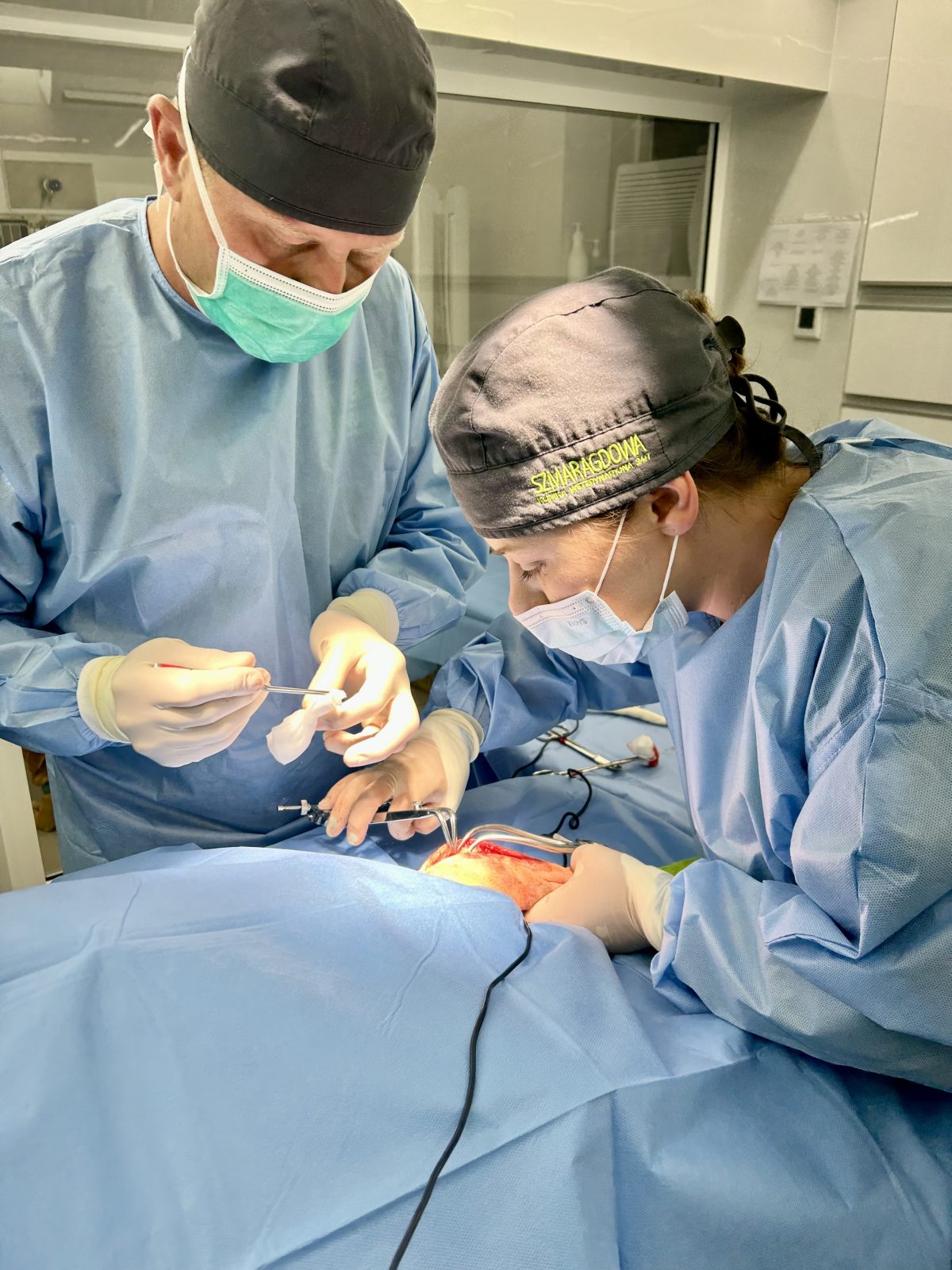
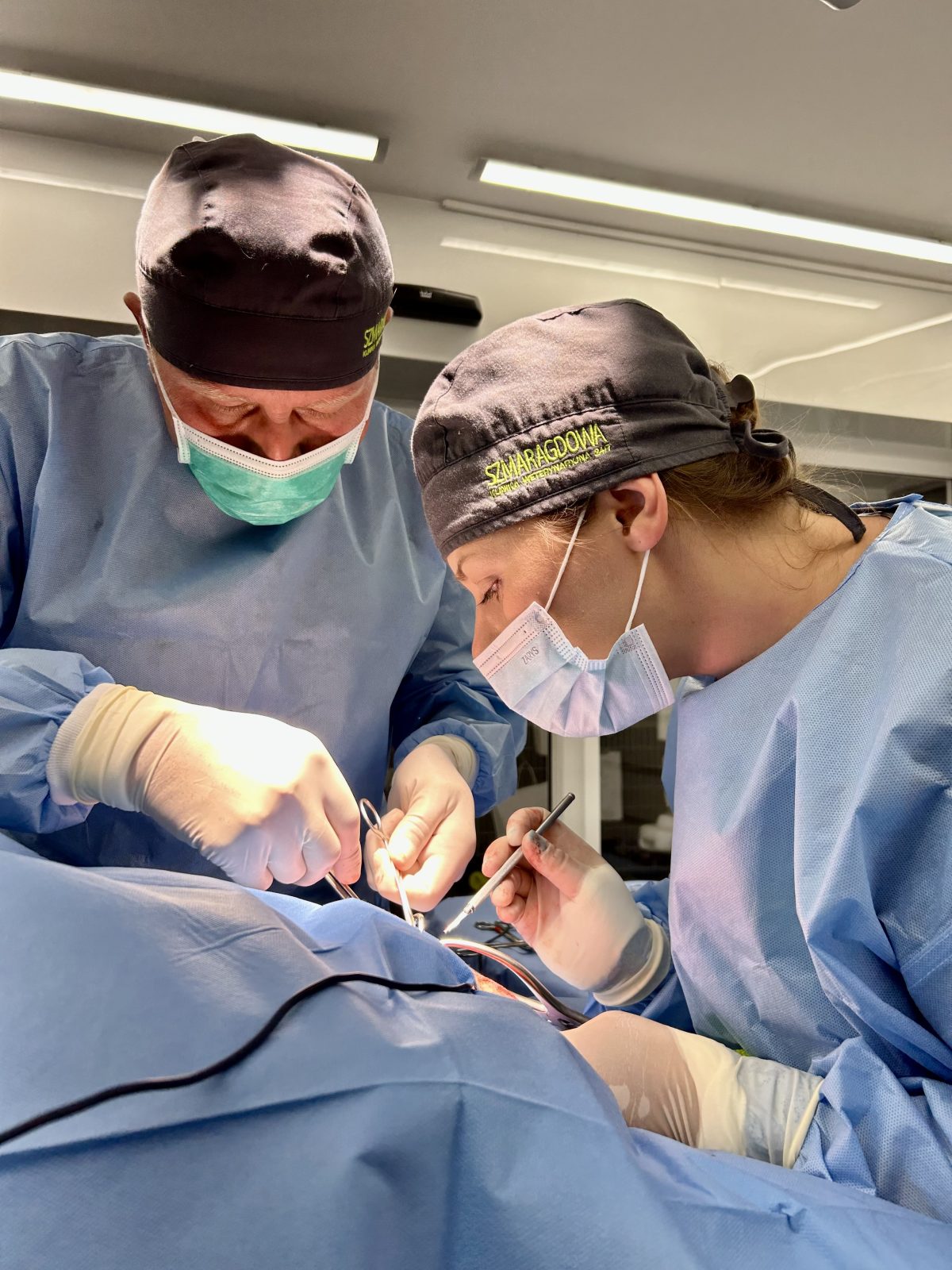
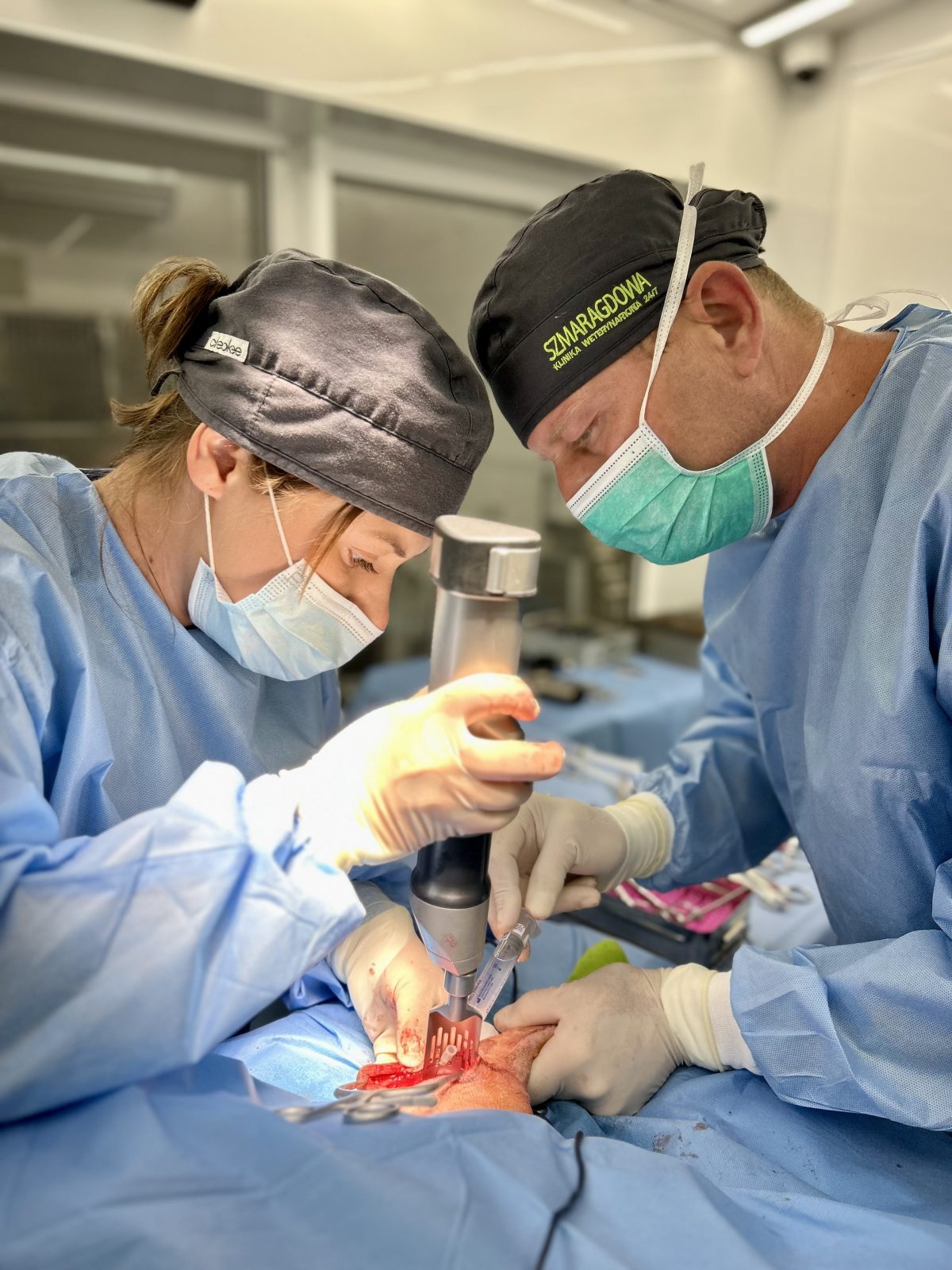
Zabieg chirurgiczny naprawy zerwanego więzadła krzyżowego przedniego (CCL) u zwierząt metodą TPLO (Tibial Plateau Leveling Osteotomy) jest jedną z najczęściej stosowanych i najbardziej skutecznych technik.
Oto krok po kroku, jak przebiega ten zabieg:
- Przygotowanie pacjenta:
- Pies poddawany jest premedykacji i znieczuleniu regionalnemu, a następnie wprowadzany jest w znieczulenie ogólne.
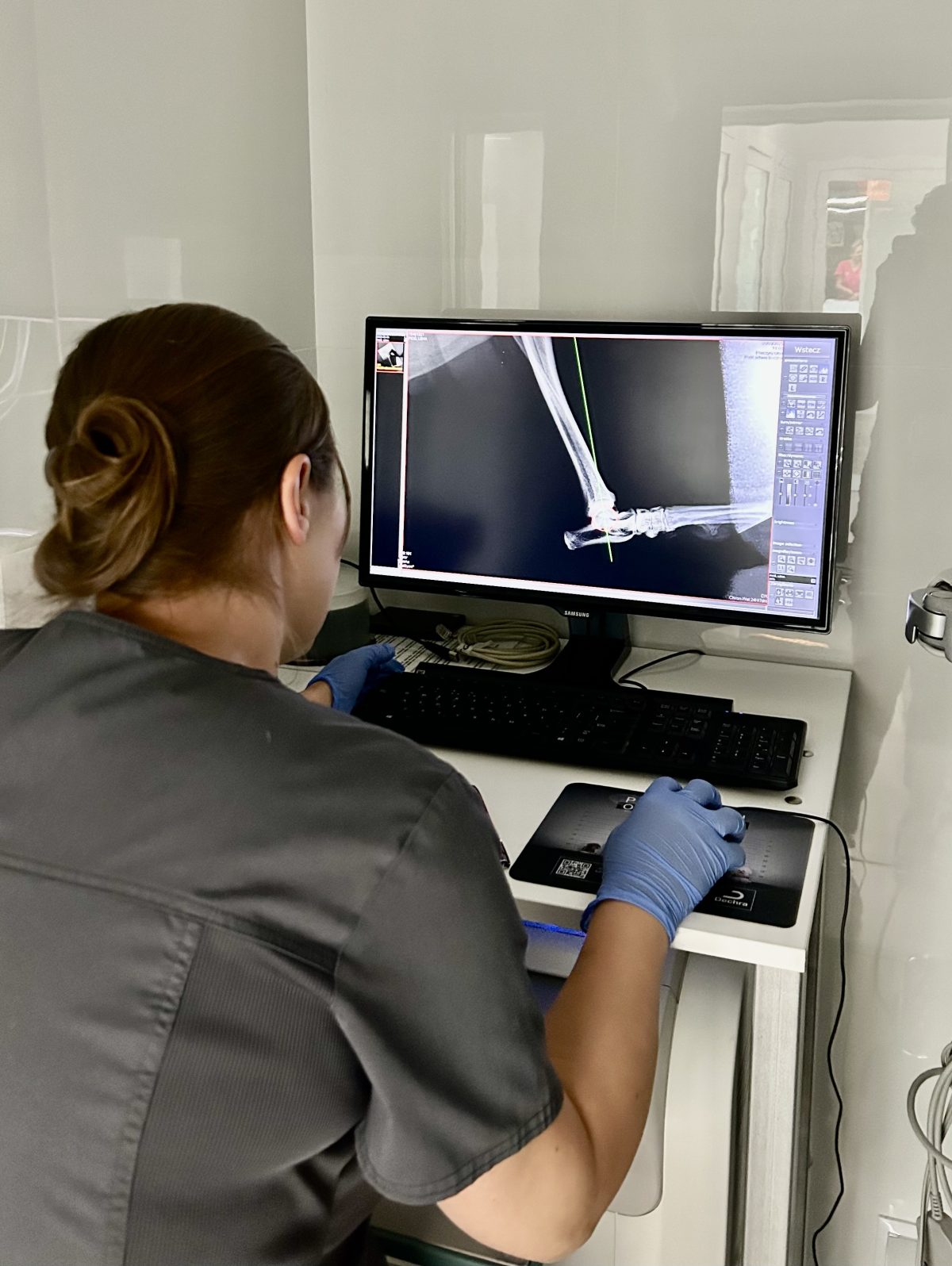
- Wykonywane są ewentualne dodatkowe badania RTG z pomiarami.
- Pole operacyjne jest dokładnie ogolone, umyte i odkażone.
- Monitorowane są funkcje życiowe pacjenta, prowadzona jest płynoterapia.
- Dostęp do stawu kolanowego:
- Wykonujemy cięcie na przednio-przyśrodkowej stronie kolana, aby uzyskać dostęp do stawu kolanowego.
- Tkanki miękkie są delikatnie odseparowane, aby uwidocznić kość piszczelową.
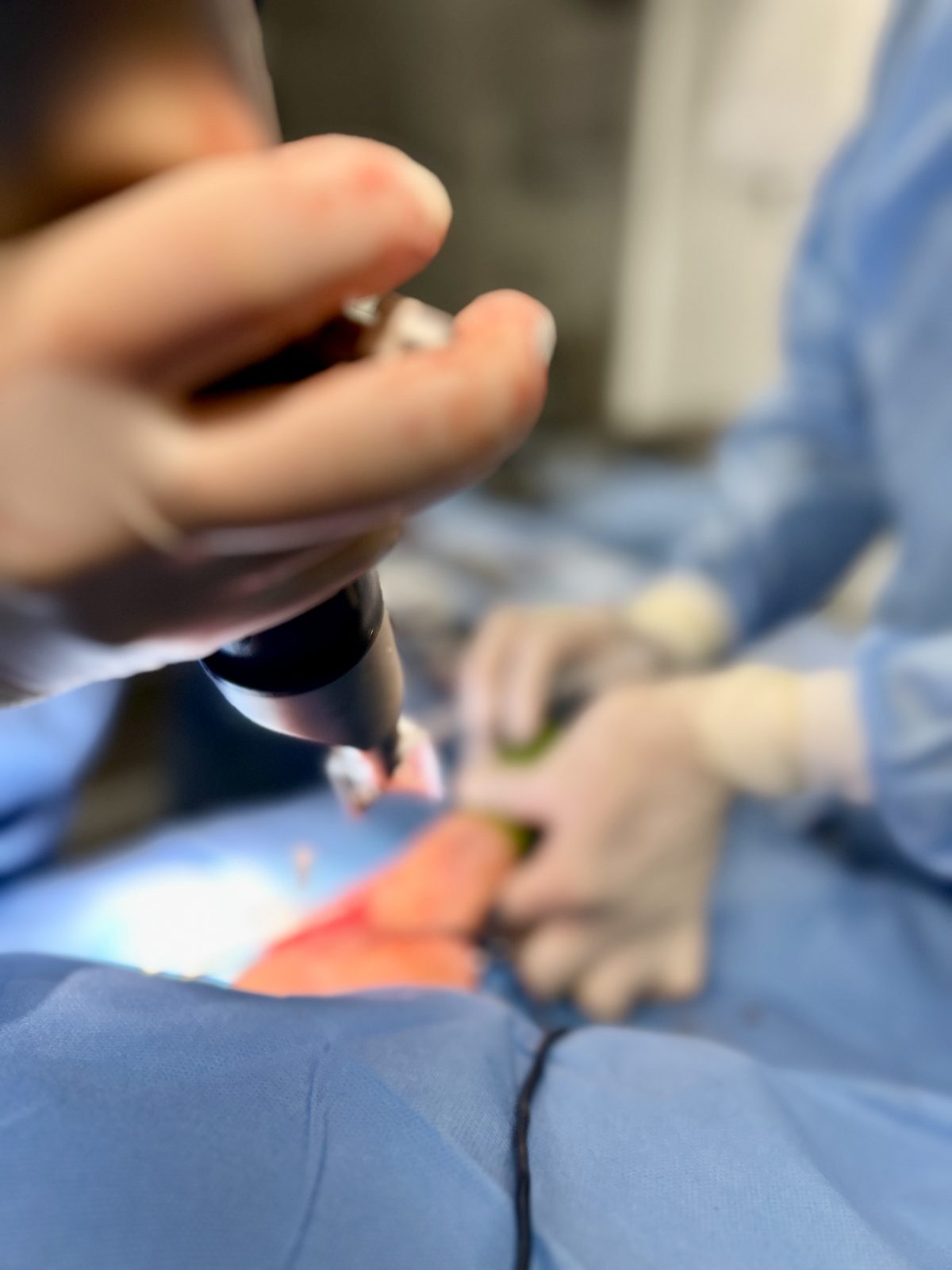
- Osteotomia kości piszczelowej:
- Wykonujemy cięcie kości piszczelowej za pomocą specjalnej piły – osteotomu. Cięcie to ma na celu zmianę kąta nachylenia plateau piszczeli.
- Używa się specjalnego prowadnika, aby zapewnić precyzyjność cięcia.
- Obrót fragmentu kości:
- Fragment kości piszczelowej zostaje obrócony w taki sposób, aby zmienić kąt nachylenia plateau piszczelowego. Ta zmiana redukuje siły działające na uszkodzone więzadło krzyżowe przednie, co stabilizuje staw kolanowy.
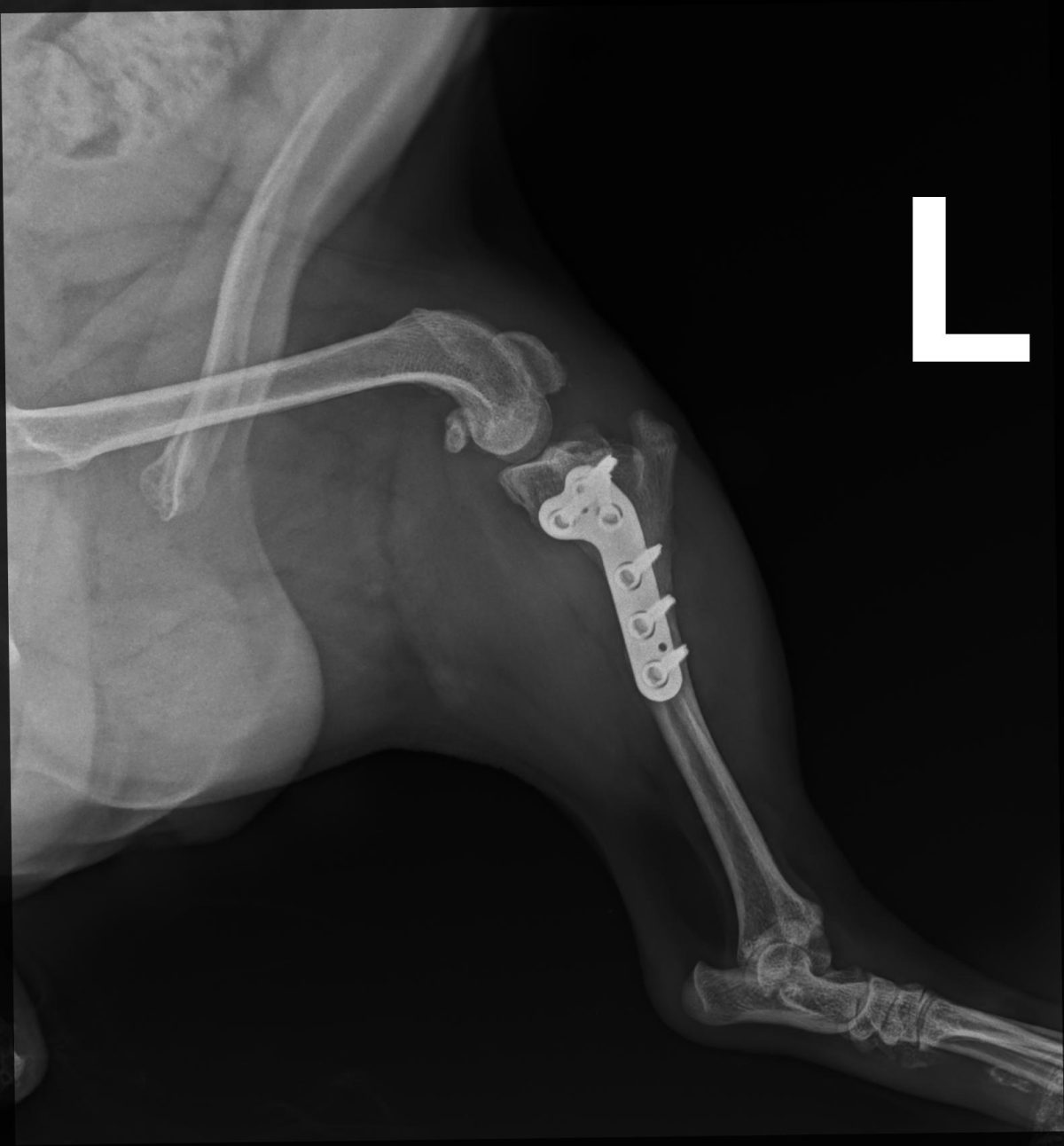
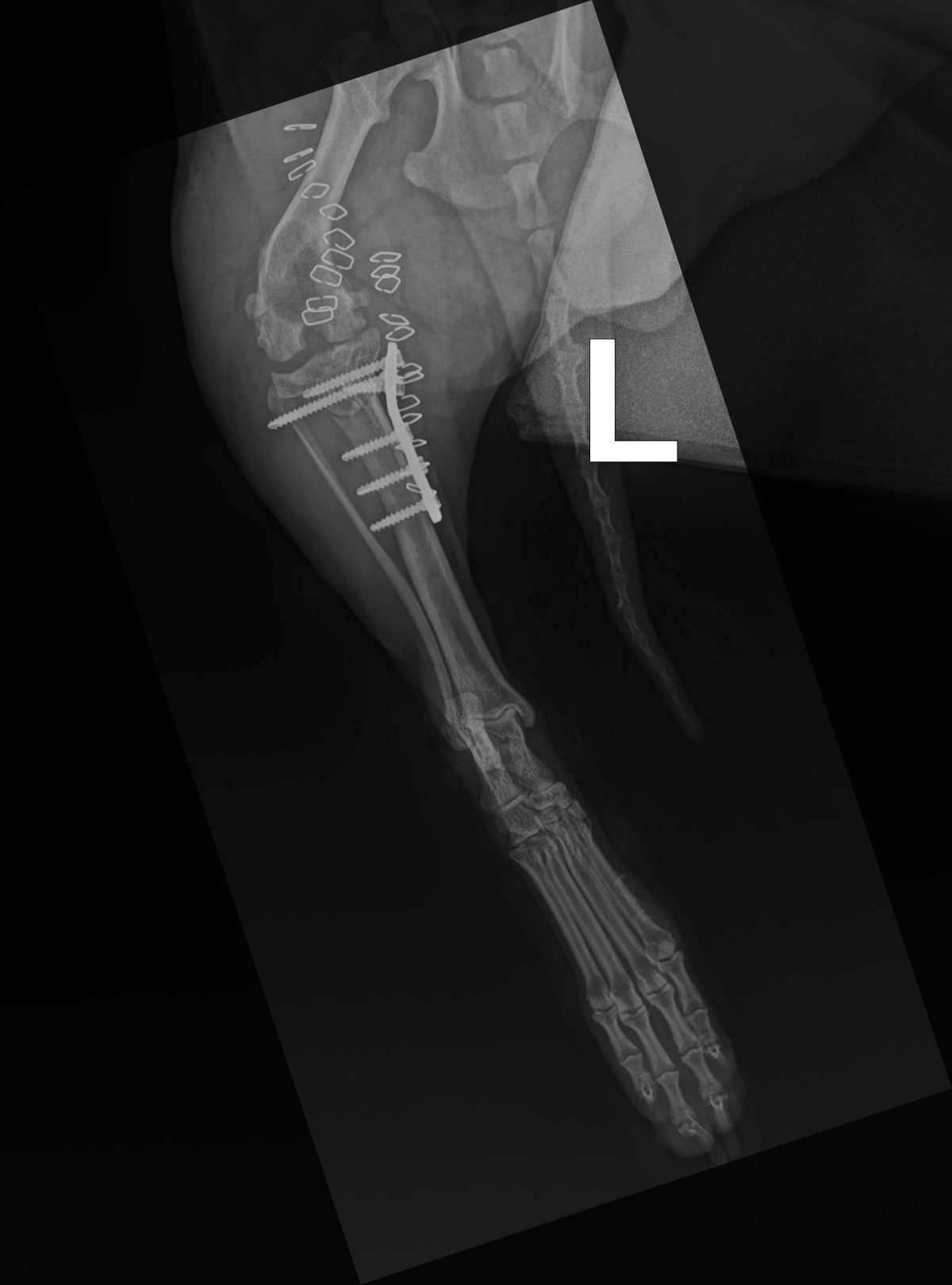
- Stabilizacja za pomocą płyty i śrub:
- Obrócony fragment kości jest stabilizowany za pomocą specjalnej tytanowej płyty i śrub, które są mocowane do kości piszczelowej.
- Płyta i śruby zapewniają stabilność kości podczas procesu gojenia.
- Zamknięcie rany:
- Chirurg sprawdza, czy płyta i śruby są prawidłowo umiejscowione i czy staw kolanowy jest stabilny.
- Następnie tkanki miękkie są zszywane warstwami, a na końcu zakłada się szwy na skórę.
- Pooperacyjna opieka i rehabilitacja:
- Zwierzę jest monitorowane, aż się wybudzi z narkozy przez naszego anestezjologa.
- Otrzymuje odpowiednie leki przeciwbólowe i przeciwzapalne.
- Najczęściej zwierzę pozostaje na jedną lub dwie doby w szpitalu do czasu, aż minie obrzęk i ból pooperacyjny.
- W szpitalu podawane są leki znieczulające miejscowe do blokady przeciwbólowej operowanego obszaru lub silne narkotyczne leki przeciwbólowe, które nie mogą być zastosowane w domu.
- Ważna jest rehabilitacja, która może obejmować kontrolowane ćwiczenia, fizjoterapię i regularne wizyty kontrolne u lekarza weterynarii.
TPLO jest techniką, która znacząco poprawia funkcjonalność stawu kolanowego po zerwaniu więzadła krzyżowego przedniego, zmniejszając ból i przywracając sprawność ruchową. Należy zaznaczyć, że jest to obecnie pierwsza metoda z wyboru leczenia zerwanego więzadła krzyżowego u zwierząt.
Często zadawane pytania:
Czy operacja CCL musi być wykonana natychmiast, czy mogę poczekać?
Uszkodzenia więzadła krzyżowego przedniego (CCL) nie wymagają natychmiastowej interwencji chirurgicznej. Jednak kolano jest niestabilne i piszczel przesuwa się do przodu za każdym razem, gdy Twój zwierzak obciąża zranioną nogę – jest to bardzo bolesne dla zwierzęcia. Te niestabilne ruchy powodują oczywiście stan zapalny i dalsze uszkodzenia wewnętrznych struktur stawu kolanowego. Chirurgiczna stabilizacja kolana przywraca staw do bardziej normalnego stanu, zatrzymuje dalsze uszkodzenia i pozwala na gojenie się zapalonych tkanek. Warto pamiętać, że badania wykazują, iż wcześniejsza operacja skutkuje szybszym i pełniejszym powrotem do zdrowia i lepszą jakością życia zwierzęcia.
Ile kosztuje operacja TPLO?
Koszt operacji TPLO zależy od kilku czynników, takich jak wielkość psa, pracy techników, lekarzy weterynarii i stopnia uszkodzenia stawu kolanowego. Zazwyczaj mieści się między 4500 a 6000 złotych. Cena obejmuje nie tylko samą operację, ale także dodatkowe zdjęcia rentgenowskie bezpośrednio przed i po operacji, znieczulenie w trakcie zabiegu oraz leki pooperacyjne. Dodatkowe koszty mogą obejmować: hospitalizację, wizyty kontrolne, kontrolne zdjęcia RTG oraz fizjoterapię po operacji.
Jak rozpoznać, czy mój pies wymaga operacji TPLO?
Decyzja o konieczności operacji TPLO opiera się na dokładnym badaniu przeprowadzonym przez weterynarza. Typowe objawy wskazujące na potrzebę operacji to przewlekła kulawizna, trudności w wstawaniu lub chodzeniu oraz niestabilność stawu kolanowego obserwowana podczas badania fizykalnego.
Czy są jakieś wymagania przedoperacyjne przed zabiegiem TPLO?
Tak. Przed operacją TPLO lekarz weterynarii zleci wykonanie zdjęcia rentgenowskiego i pełne badania krwi, aby upewnić się, że pies nie ma problemów zdrowotnych, które mogłyby wpłynąć na przebieg zabiegu. Zdjęcie rentgenowskie kolana jest potrzebne do dokładnej diagnozy uszkodzenia i oceny nachylenia plateau piszczeli. Badania krwi ocenią ogólny stan zdrowia zwierzęcia i pozwolą na dobór metody znieczulenia miejscowego i ogólnego. Może być także konieczne wykonanie echa serca, jeżeli są ku temu wskazania.
Jak długo trwa operacja TPLO?
Przed samą operacją weterynarz – anestezjolog podaje ogólne znieczulenie, a technicy weterynarii przygotowują nogę pacjenta, co zajmuje około godziny, w zależności od wielkości psa. Sama operacja trwa zazwyczaj od 45 minut do jednej godziny.
Jakie są potencjalne ryzyka i komplikacje związane z operacją TPLO?
Jak każda operacja, TPLO niesie pewne ryzyko. Chociaż uważana jest za bezpieczną, potencjalne komplikacje obejmują infekcje, niewydolność implantu, opóźnione gojenie i w rzadkich przypadkach uszkodzenie nerwów. Ryzyko jest minimalne, gdy zabieg przeprowadza doświadczony chirurg. Warto omówić wszelkie obawy z lekarzem weterynarii przed operacją, aby zminimalizować ryzyko.
Jakie są długoterminowe efekty operacji TPLO?
Długoterminowe wyniki są zazwyczaj pozytywne, a psy wracają do normalnej lub prawie normalnej funkcji po operacji TPLO. Po pomyślnym okresie rekonwalescencji psy odzyskują zdolność do biegania, zabawy i aktywności fizycznej. Jednak pewne czynniki, takie jak istniejące wcześniej schorzenia stawów lub artretyzm, mogą wpływać na długoterminową prognozę i ogólną jakość życia psa.
Jak długo mój pupil będzie kulał po operacji CCL?
Rekonwalescencja po operacji CCL, niezależnie od metody naprawy, jest stopniowym procesem rehabilitacyjnym. Zwierzęta mogą oczekiwać poprawy w ciągu kilku miesięcy. Większość psów zacznie stawiać łapę na ziemi po dwóch tygodniach, a po 6-8 tygodniach będą zaczynały obciążać operowaną kończynę podczas chodzenia. Należy pamiętać, że jest to uraz ortopedyczny i operacja, więc należy spodziewać się pewnego stopnia kulawizny przez pierwsze dwa miesiące, aż stan zapalny tkanek i stawu ustąpi.
Jak długo potrwa, zanim mój pies będzie chodził normalnie po operacji TPLO?
Większości zwierząt zajmuje około ośmiu tygodni, aby kość się zrosła, a niektórym nawet 12-14 tygodni. Ważne jest, aby przez pierwsze osiem tygodni unikać jakiejkolwiek aktywności bez smyczy lub ćwiczeń, dopóki kość się w pełni nie zagoi. Zalecamy krótkie, kontrolowane spacery na smyczy dwa tygodnie po operacji TPLO, początkowo kilka razy dziennie po 5-10 minut, a następnie stopniowe wydłużanie spacerów w miarę ustępowania stanu zapalnego i poprawy.